Microbiologie in hapklare porties
Vriend of vijand van de huid?
Nieuwe vooruitgangen in onderzoek naar het menselijk microbioom, dat bestaat uit biljoenen microben die in en op ons leven, heeft de manier veranderd hoe wetenschappers en clinici kijken naar de ontwikkeling en voortgang van veel ziekten. De huid is daarop geen uitzondering. Wetenschappers leren nu over de microbiële onderdelen van een gezonde huid, hoe deze microben essentiële functies leveren aan onze huidcellen en ons immuunsysteem, en belangrijker nog: hoe hun onderlinge samenwerking verstoord kan worden en zelfs vijandig worden, wat kan leiden tot verschillende huidziekten.
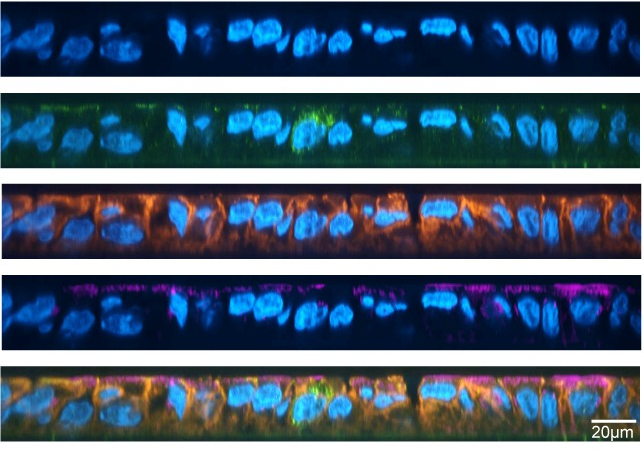
Constitutioneel eczeem is een veelvoorkomende huidaandoening (1). De symptomen daarvan zijn een chronisch ontstoken, rode, jeukende en droge huid. De onderliggende oorzaak van eczeem is nog onduidelijk, maar waarschijnlijk een consequentie van een complexe wisselwerking tussen genetica, omgeving, immuunsysteem en tot slot: de microben op onze huid. Wat die laatste factor betreft, staat de huidbacterie Staphylococcus aureus traditioneel in het middelpunt van de aandacht van eczeem-deskundigen (2). Recent onderzoek heeft echter onthuld dat een andere bacterie mogelijk de boosdoener is in de ernst van deze ziekte. De nog grotere verrassing is dat deze bacterie, Staphylococcus epidermidis, als commensaal te boek staat (3). S. epidermidis wordt over het algemeen beschouwd als een cruciaal lid van een gezonde huid – en dat is het ook. Maar S. epidermidis is misschien wel de microbiële Jekyll en Hyde: in sommige gevallen is de symbiont gunstig als bescherming tegen ernstige huidinfecties, en komt het de homeostase van de huid ten goede. Daarentegen kan het in andere gevallen de gezondheidvan de huid verergeren (4). Een aanhoudende uitdaging het onderzoeksveld is dan ook het bepalen wanneer de factoren op en rondom de huid ervoor zorgen dat S. epidermidis commensaal– of pathogeen gedrag vertoont.
Onderzoekers zoomen in een recent onderzoek in op de hypothese dat S. epidermidis in eczeem-patiënten moleculen produceert die de opperhuid aantasten (3). Ze onderzochten specifiek de rol van proteasen: extracellulaire enzymen die eiwitten kapot maken. De onderzoekers identificeerden een protease genaamd EcpA, waarvan ze konden aantonen dat het verantwoordelijk was voor de afbraak van zowel een essentieel eiwit van de huid als een door de huid geproduceerd antimicrobieel stofje. Om te bepalen in welke hoedanigheid EcpA de opperhuid aan kan tasten hebben de onderzoekers twee stammen van S. epidermidis bacteriën laten groeien: eentje die EcpA kan maken en een mutant die dat niet kan. Alleen de S. epidermidis stam die EpcA kon produceren kon de huid binnendringen en veroorzaakte schade. Wanneer het pure enzym EcpA direct op de huid werd aangebracht werd eenzelfde soort schade aan de opperhuid waargenomen. Deze twee resultaten impliceren dat EcpA een directe rol speelt in het verstoren van de opperhuid.

Wat hier interessant aan is, is dat het DNA dat codeert voor het enzym EcpA in zowel het genoom van de commensale als de pathogene stam van S. epidermidis te vinden is. Dit suggereert dat specifieke omstandigheden voor EcpA-virulentie kunnen zorgen. Als eerste merkten de onderzoekers op dat niet alle S. epidermidis-bacteriën dezelfde hoeveelheid EcpA produceren. Diversiteit op stamniveau, en met name de productie van EcpA, zou dus een belangrijke aanwijzing kunnen zijn bij het voorspellen van de progressie van eczeem.
Ten tweede is de productie van EcpA gereguleerd door een bacterieel signaleringsproces dat ‘quorum sensing’ wordt genoemd. Dit is een belangrijke vorm van communicatie tussen cellen waarmee bacteriën de identiteit en het aantal bacteriën in hun naaste omgeving kunnen meten, en hoe ze genexpressie tussen de verschillende bacteriën kunnen coördineren. In dit geval versnelde de productie van EcpA wanneer er een hoge concentratie van S. epidermidis cellen aanwezig was. Het gevolg hiervan is dat EcpA maximaal geproduceerd wordt in het microbioom van de huid wanneer S. epidermidis in overvloed aanwezig is. Deze twee resultaten samen duiden erop dat beschadiging van de huid bij eczeem-patiënten heviger kan worden door S. epidermidis-stammen die van nature meer EcpA aanmaken, en door een disbalans in de samenstelling van de gemeenschap ten gunste van S. epidermidis, die ervoor zorgt dat dit schadelijke eiwit nog sneller wordt gemaakt.

Het microbioom van onze huid balanceert op een aantal factoren, en als deze worden verstoord (bijv. door een overvloed van een specifieke bacterie of juist de afwezigheid ervan, of een vermindering van het aantal soorten), kan dit voor grote schade zorgen aan de normale functie van de huid en zelfs immuunreacties ontketenen. Microbiële onbalans, ofwel dysbiose, is inderdaad een veelvoorkomende factor bij ontstekingsziekten. Zoals eerder opgemerkt zijn de oorzaken van eczeem veelzijdig en complex. Nu wetenschappers onderzoeken hoe S. epidermidis virulent zou kunnen zijn in gevallen van eczeem, is de volgende stap om te identificeren hoe andere factoren (genetica, omgeving) kunnen samenwerken om de ideale te omgeving vormen voor een pathogene versie van S. epidermidis.
Hoewel de symptomen en de ernst van eczeem niet alleen te wijten zijn aan S. epidermidis, zou het ontdekken van specifieke stoffen die leiden tot huidbeschadiging (zoals EcpA) kunnen leiden tot een meer selectieve en gepersonaliseerde benadering van eczeem, die het immuunsysteem van de gastheer niet verstoren. Innovatieve geneesmiddelen kunnen bijvoorbeeld quorum sensing van S. epidermidis beïnvloeden om zo de productie van EcpA te remmen. Van deze anti-quorum sensing-moleculen is al aangetoond dat ze ontstekingen van de huid door S. aureus verminderen (5). Bestaande eczeem behandelingen daarentegen zijn corticosteroïden en andere immunosuppressiva (6), welke de immuunrespons van de gastheer verminderen. Het nadeel hiervan is dat deze medicijnen de disbalans van de bacteriën niet behandelen en dat ze op lange termijn voor ernstige bijwerkingen kunnen zorgen (7). Kennis over de invloed van microben op huidziekten kan een grote hulp worden bij toekomstige ontwikkeling van veilige en effectieve therapieën. In het algemeen zou kennis over hoe microbieel evenwicht tot stand wordt gebracht (en verstoord) nieuwe manieren teweegbrengen om onze huid te verzorgen.
Referenties:
6. Plant A, Ardern-Jones MR. Advances in atopic dermatitis. Clin Med. 2021 May 17;21(3):177–81.
Featured Image: https://www.wannapik.com/vectors/28885
Vertaald door: Charlotte van de Velde